Тромбозы и коронавирус. Тревожные симптомы, лечение и профилактика.

запись на прием: +7 495 607 0557
г. Москва, клиника КСТ
Коронавирусная инфекция или Ковид-19 является мощным фактором провоцирующим тромбозы, причем как венозные так и артериальные. Последние проявляются такими острыми заболеваниям как инфаркт, инсульт, острая ишемия верхних или нижних конечностей. Механизмы нарушения свертываемости при коронавирусе хорошо известны и не являются чем-то новым для медиков:
- системное воспалительный ответ организма
- дисфункция клеток внутренней выстилки сосудов - эндотелия
- активация тромбоцитов крови замедление кровотока - стаз
Есть и особенности тромбозов при КОВИД-19. Вирусная коагулопатия возникает несмотря на профилактические меры, повышает смертность, более вероятна у пациентов в тяжелом состоянии, находящихся в интенсивной терапии, но встречается и при легких формах, а также у выздоравливающих и уже выздоровевших лиц.
Частота венозных тромбозов составляет ~10-35%, а по данным аутопсий 60%. Чаще всего - это тромбоэмболия легочной артерии (ТЭЛА).
ТЭЛА при коронавирусе имеет свои особенности. При обычной ТЭЛА тромбы образуются сначала в глубоких венах нижних конечностей, а затем нарастают или отрываются, попадая уже в легкие. При коронавирусе тромбы могут сразу образовываться в легких (тромбоз легочных вен), закупоривая мелкие и средние сосуды, что приводит к отмиранию (некрозу) тканей легких. Такой тип поражения микрососудов очень характерен для коронавирусной инфекции, что влечет за собой массивное поражение альвеол легких.
Помимо венозных тромбозов, COVID-19 вызывает также тромбозы артерий сердца (коронарные артерии) и головного мозга что приводит к инфаркту и инсульту.
Надо, если у вас: - 4 или больше баллов по шкале IMPROVE - 2 или 3 балла по шкале IMPROVE плюс повышение D-димера >500 ng/ml В этом случае прием 10 мг Ксарелто в течение 35 дней уменьшает риск тромбозов в том числе и внезапной кардиальной смерти на 50%.
Онлайн калькулятор IMPROVE, подсчитать ваши баллы по шкале оценки риска тромбозов можно >>здесь
В плане диагностики и прогноза очень важно определение биомаркеров воспаления, нарушения свертываемости, активации тромбоцитов. Среди них ключевым биомаркером является D-димер.
В настоящее время появились обновленные рекомендации по профилактике и лечению тромбозов, адаптированные под пациентов с КОВИД-19. В этой статье речь пойдет именно об этих нововведениях.
Венозный тромбоз, тромбоэмболия легочной артерии
Тромбоэмболические осложнения при COVID-19 имеют свою специфику. Для обычной тромбоэмболии характерно первичное образование тромбов в глубоких венах нижних конечностей, которые затем могут отрываться и с током крови попадать легочную артерию.
При коронавирусной инфекции, правильнее говорить о тромбозе легочной артерии. То есть тромбы образуются сразу в мелких сосудах легких, то есть in-situ, с последующим перекрытием более крупных артерий, инфарктом (отмиранием) ткани легких.
Данные вскрытий подтверждают гораздо большее повреждение микрокапилляров альвеол (по крайней мере в 9 раз) чем при вирусе гриппа.
При таком поражении в организме гораздо быстрее развивается кислородное голодание (гипоксия), в условиях которого стандартные профилактические дозировки антикоагулянтов оказываются малоэффективны.
Другие системные тромбозы.
Это еще одна особенность коронавирусной инфекции. Несмотря на лечебные дозировки антикоагулянтов,
Патологоанатомические данные демонстрируют, что тромбозы возникают и во многих других органах, порой, несмотря на полную антикоагулянтную терапию и независимо от времени сколько времени прошло от начала заболевания. В легких, сердце и почки
находят тромбы, богатые мегакариоцитами и тромбоцитами.
Состояние гиперкоагуляции
В недавнем обзоре 16 исследований (43) было в очередной раз показано что D-димер является важнейшим диагностическим и прогностическим критерием. Его значительное повышение говорит о повышенном риске осложнений. Поэтому рекомендуется определение D-димера и его последующий мониторинг. Лечение антикоагулянтами позволяет снизить смертность от коронавируса.
Тромбоэмболия или микротромбозы?
Как было сказано ранее, известны 2 фенотипических паттерна манифестации тромботических осложнений у пациентов с КОВИД-19. Первый паттерн - это классическая тромбоэмболия, встречающаяся и при других видах сепсиса. Второй - диффузные микротромбозы, появляющиеся в основном в легких, но встречающиеся и в других органах. Оба типа сопровождаются тяжелым течением заболевания и высокой смертностью. Микротромботический паттерн более характерен для COVID-19 и сопровождается интенсивной воспалительной реакцие, повреждением альвеол ангиогенезом. Сопутствующее нарушение фибринолиза усугубляет тромботический процесс и приводит к персистированию микротромбов.
Маркеры тромбоза
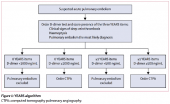
Клинические критерии играют первостепенную роль при постановке диагноза венозного тромбоза, уровень D-димера также является важным диагностическим маркером. Предпочтительными визуализационными методами обследования является мультиспиральная компьютерная томография с контрастированием (МСКТ) и дуплексное сканирование (ДС) вен нижних конечностей с компрессионными пробами. Важно использовать алгоритм YEARS, который позволяет исключить ТЭЛА или подтвердить этот диагноз данными МСКТ.
Другие маркеры также позволяют судить о степени активации тромбоцитов и системном воспалении в организме, что позволяет составить более верный прогноз, D-димер, однако, остается наиболее значимым критерием.
Маркеры тромбоза при COVID-19
Свертывающая система:
D-димер (наиболее значимый маркер)
Фибриноген
Фибрин
фактор Виллебранда
АЧТВ и ТВ
Количество тромбоцитов
Активация тромбоцитов:
Тромбоксан B2
P-селектин
CD40 лиганд
Средний объем тромбоцитов
Маркеры воспаления:
С-реактивный белок
СОЭ
Ферритин
Прокальцитонин
По данным одного исследования уровень D-димера меньше 6494 ng/mL позволяет исключить венозный тромбоз, делая ненужным проведение дуплексного сканирования вен [43].
Однако в другом исследовании D-димер более 2500 нг/мл в начале заболевания ассоциировался с повышенным риском коагулопатий (OR для тромбозов 6.79, для кровотечений 3.56), критического состояния и смерти.
Дополнительными маркерами служат показатель тромбоцитов >450 ? 109/L, C-реактивного белка (CRP) >100 mg/L, and СОЭ >40 mm/h. Также ферритин, прокальцитонин и фибриноген при тромбозах будут повышены.
Спонтанное повышение Протромбинового времени > 3 с или АЧТВ > 5 с является независимым предиктором тромбоза.
Международные рекомендации по профилактике и лечению тромбозов у пациентов с КОВИД-19 (Global COVID-19 Thrombosis Collaborative Group).
Профилактика
- профилактика после оценки риска, ? ВТО, отсутствует риск кровотечения
- средне/тяжелое течение без ДВС синдрома
- тромбопрофилактика: Эноксапарин 40 мг/день или НМГ (Дальтепарин 5000 Ед/день) или Гепарин (5000 Ед 2-3 раза в день) при нормальной скорости клубочковой фильтрации
- если профилактика противопоказана - прерывистая пневмокомпрессия (ППК)
- средне/тяжелое течение с ДВС синдромом
- нет явного кровотечения - профилактика проводится
- для пациентов получающих ОАК при развитии ДВС скорректировать дозировку или решение ? об отмене
- для пациентов с ДАТТ (3 месяца или менее от ИМ) и ДВС без явного кровотечения: при тромбоцитах >50,000 - продолжить ДАТТ; >25,000 and <50,000- прием одного антитромбоцитарного препарата; <25,000 - прекратить ДАТТ
- после выписки - оценка риска ВТО, решение вопроса о продлении профилактики на 45 дней
Лечение
- парентеральные антикоагулянты в лечебных дозировках (например, НФГ)
- При выборе препарата учитывайте сопутствующие заболевания (почечная или печеночная дисфункция, тромбоцитопения и функция желудочно-кишечного тракта)
- недостатки НФГ: время для достижения терапевтического повышения АЧТВ, нагрузка на персонал из-за частых заборов крови
- Таким образом, НМГ могут быть предпочтительны у пациентов, которым не потребуются инвазивные процедуры
- Преимущества ПОАК - отсутствие мониторинга, возможность амбулаторного приема
- Недостаток ПОАК - отсутствует антидот
- Для пациентов, которые готовы к выписке, предпочтительны ПОАК или НФГ
- Ограниченное использование использование кава-фильтров
- В случае дальнейшего ухудшения следует рассмотреть возможность экстренного системного фибринолиза, в качестве альтернативы - катетерный вариант
- Пациентам с явной гемодинамической нестабильностью показан системный фибринолиз, а катетерная терапия предназначена для сценариев, которые не подходят для системного фибринолиза.
- ЭКМО в критических случаях
ВТО - венозные тромботические осложнения
ДАТТ - двойная антитромбоцитарная терапия
ДВС - диссеминированное внутрисосудистое свертывание
НФГ - нефракционированный гепарин
ОАК - оральные антикоагулянты
ИМ - инфаркт миокарда
ПОАК - прямые пероральные антикоагулянты
ППК - прерывистая пневмокомпрессия
Схожие рекомендации приняты в США, лечение рекомендуется начинать в парентеральных антикоагулянтов с последующим переходом на ПОАК, в частности, апиксабан или ривароксабан/дабигатран. При подтвержденном проксимальной венозном тромбозе или ТЭЛА антикоагулянты назначают минимум на 3 месяца.
Согласно немецким рекомендациям, всем госпитализированным пациентам проводится тромбопрофилактика и выполняется МСКТ легких. Основываясь на уровне D-димера применяют алгоритм YEARS и проводят МСКТ с контрастированием по показаниям. При уровне D-димера 1000-2000 нг/мл проводят тромбопрофилактику, если D-димер возрастает до 2000-4000 нг/мл выполняют УЗДС вен и МСКТ с контрастированием.
При лечении тромбоза регулярно контролируется D-димер, фибриноген, количество тромбоцитов, ЛДГ, креатинин и АЛТ (ежедневно или как минимум 2-3 раза в неделю).